1)удаление новообразований на или под кожей кисти;
2)при проведении ранней некрэктомии у больных с глубокими ожогами кисти;
3)при гранулирующих ранах, после комбинированных повреждений сухожилий, мышц, костей или суставов с их вторичным инфицированием;
4)после удаления келлоидных рубцов на коже кисти.
Дефекты кожи кисти подразделяют на дефекты тыльной поверхности и ладонной поверхности. Кожа на тыльной стороне кисти и пальцев тонкая, эластичная.
Тонкий подкожный слой, имеющий рыхлое строение, придаёт коже тыльной поверхности кисти хорошую подвижность и позволяет коже не слишком натягиваться при сжимании кисти в кулак. Кожа пальцев и кисти с ладонной поверхности толстая и не содержит волос. Подкожная клетчатка ладонной поверхности имеет ячеистую структуру из-за наличия фиброзных тяжей, идущих от дермы к глубжележащим тканям. Но в то же время кожа ладонной поверхности кисти обладает достаточной подвижностью, чтобы обеспечивать свободные движения кисти, а также обладать достаточной тактильной чувствительностью. Поэтому при выборе методов лечения травм тыльной и ладонной поверхности кисти необходим избирательный подход.
Кожная пластика при закрытии дефектов кисти может быть выполнена как свободной пересадкой цельного или расщеплённого кожного лоскута, так и несвободной кожной пластикой (кожная пластика на питающей ножке). При выборе метода пластики необходимо учитывать следующие факторы: причина травмы, локализация дефекта, его размер и состояние дна раны, наличие сопутствующих повреждений и показаний к отсроченной пластике. Общее состояние пациента, внешний вид, особые требования, а также квалификация оперирующего хирурга. В данной книге мы расскажем о методах оперативного лечения дефектов тыльной и ладонной поверхности пальцев и дефектов кожи тыльной поверхности кисти. Что касается методов лечения дефектов ладонной поверхности кисти, ладонной и тыльной поверхности предплечья, необходимо ориентироваться на методы лечения дефектов тыльной поверхности кисти.
ЧАСТЬ ПЕРВАЯ Дефекты кожи ладонной поверхности пальцев кисти
1.СВОБОДНАЯ КОЖНАЯ ПЛАСТИКА
Показания
Дефекты кожи ладонной поверхности большого и других пальцев кисти без сопутствующих повреждений сухожилий и костей, с сохранением кровообращения в мягких тканях на дне раны могут быть устранены путём выполнения свободной кожной пластики.
Ход операции
Неосложнённые дефекты кожи ладонной поверхности большого или других пальцев кисти вначале подвергаются ПХО.
(1) Неосложнённый продольный дефект ладонной поверхности пальца
(2), (3) во время хирургической обработки придаём ране ромбовидную форму. Разрезы проходят от верхнего конца раны до латеральных концов поперечной кожной складки пальца или боковых сторон пальца и встречаются у нижнего конца раны
(4) в паховой области выкраиваем донорский расщеплённый или полнослойный кожный лоскут. Вторичный дефект донорской области ушиваем наглухо; (5), (6) кожный лоскут поместить на реципиентную зону, наложить швы. Наложить давящую повязку
Рис. 3–1. Свободная кожная пластика при неосложнённом дефекте кожи ладонной поверхности пальцев кисти
Если направление раны по отношению к пальцу продольное и пересекает поперечную кожную складку, то необходимо иссечь края раны и превратить её в ромбовидную. Таким образом мы сможем предотвратить послеоперационную рубцовую деформацию пальца. Далее мы выполняем пластику расщеплённым или полнослойным кожным лоскутом. Накладываем давящую повязку и фиксируем кисть гипсовой шиной. Швы снять через 2 недели (рис. 3–1).
2.ПЕРЕСАДКА КОЖНОГО ЛОСКУТА С СОСЕДНЕГО ПАЛЬЦА
Показания Данный способ операции подходит не только для закрытия простого косого дефекта кончика пальца или дефекта подушечки пальца либо дефектов кончика пальца с сопутствующим повреждением сухожилий и кости, но и при дефектах средней и дистальной фаланги ладонной поверхности пальца, а также дефектах проксимальной и средней фланги ладонной поверхности пальца с сопутствующим повреждением сухожилий и кости. Также при подобных дефектах ладонной поверхности указательного или среднего пальцев можно применить пластику иннервированным кожным лоскутом с соседнего пальца (подробнее см. главу 2 «Повреждения кончика пальца кисти»).
Ход операции
(1)дефект кожи ладонной поверхности средней и дистальной фаланг указательного пальца; (2) линия разреза на тыльной поверхности среднего пальца; (3) выкраивание кожного лоскута на тыльной поверхности среднего пальца
(4)подшивание края свободного кожного лоскута к реципиентной зоне;(5), (6) укладываем свободный кожный лоскут на донорскую зону и накладываем швы, оставляя длинные концы лигатур. Подшиваем кожный лоскут с соседнего пальца к реципиентной зоне. На донорскую зону накладываем давящую повязку
Рис. 3–2. Восстановление дефекта кожи ладонной поверхности пальца кожным лоскутом с соседнего пальца кисти
При кожной пластике относительно больших дефектов ладонной поверхности пальца необходимо соблюдать те же правила, что и при пластике дефектов кончика пальца. Ввиду того, что дефект относительно большой, выкраиваемый лоскут также будет большим. Во время пересадки обычно не возникает проблем с кровообращением в кожном лоскуте, но возникают повышенные требования к восстановлению донорской зоны на соседнем пальце. Если в послеоперационном периоде возникнет нагноение или некроз кожного лоскута донорской зоны, это может сказаться на функции пальца – вызвать серьёзные нарушения функции пальца. Поэтому во время выкраивания кожного лоскута на соседнем пальце необходимо оставить нетронутыми мягкие ткани, окружающие сухожилие тыльного разгибателя пальца. На донорскую зону пересадить средней толщины расщеплённый кожный лоскут. Наложить давящую повязку и зафиксировать кисть гипсовой шиной (рис. 3–2).
Пересадку кожного лоскута с соседнего пальца можно выполнять и при дефектах дистальной фаланги большого пальца. Ввиду недостаточной чувствительности донорского лоскута, если позволяют обстоятельства, желательно пересадить его вместе с нервом (рис. 3–3). Например: выполнить пересадку иннервированного кожного лоскута с соседнего пальца или пересадку островкового кожного лоскута на питающей ножке с тыльной поверхности указательного пальца. Что касается дефектов кожи кончиков или подушечек нескольких пальцев, можно использовать несколько кожных лоскутов с соседних пальцев либо комбинировать с пересадкой тенарного лоскута (рис. 3–4).
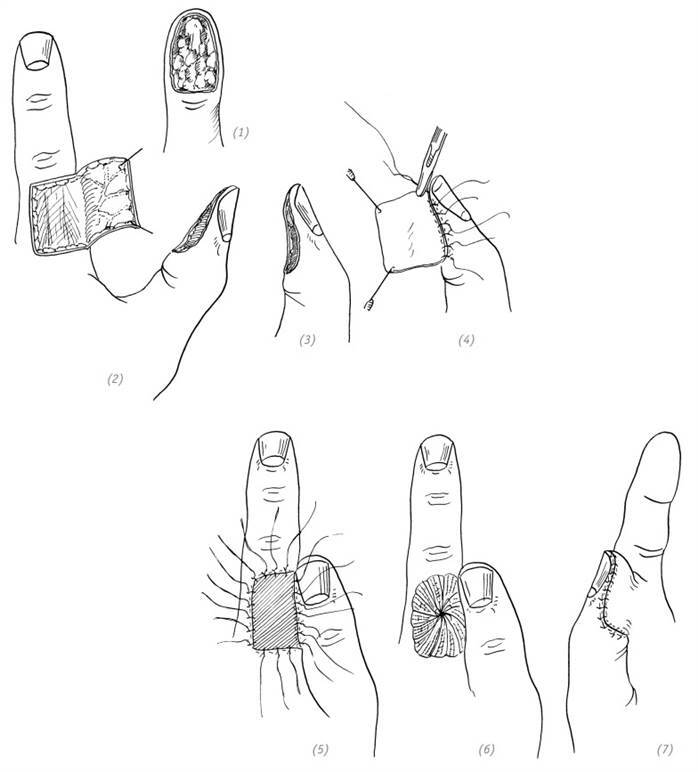
(1)дефект кожи подушечки большого пальца; (2)кожный лоскут, выкроенный на тыльной поверхности указательного пальца; (3),(4) подшиваем край свободного кожного лоскута к краю реципиентной зоны; (5)подшиваем свободный кожный лоскут к донорской зоне, оставляя длинные концы лигатур; (6), (7) подшиваем кожный лоскут к реципиентной зоне. На донорскую зону накладываем давящую повязку