В пределах каждого сомита клетки его внутреннего, костного элемента мигрируют к средней линии, встречаясь там с такими же клетками противоположной стороны – над нервной трубкой, окружая ткань хорды. Эти клетки вначале образуют хрящевую модель позвонка. Фактически каждый индивидуальный позвонок образуется из слияния нижней части сомита с верхней частью низлежащего сомита. Это очень важно, потому что спинномозговой нерв, выходящий из сомита точно посередине, оказывается в промежутке между двумя соседними позвонками. Это также означает, что мышечные блоки, развивающиеся на наружных участках каждого сомита, станут мостиками между соседними позвонками, а значит, смогут приводить в движение позвоночник.
Есть некоторые вещи, которые вы можете сделать для нормального развития позвоночника своего ребенка, если вы будущая мать. Клетки сомитов, скапливающиеся над нервной трубкой и окружающие ее, в конце концов превращаются в дуги позвонков, которые заключают в себе и защищают спинной мозг. Если элементы дуг не смыкаются над спинным мозгом, то полноценные дуги, естественно, не могут образоваться и спинной мозг оказывается без защиты. Такое заболевание называют «расщепленным позвоночником». В большинстве легких случаев это расщепление касается только задних частей дуг, но при этом остаются в неприкосновенности спинной мозг и покрывающая его кожа, и со спинномозговыми нервами не возникает никаких проблем. В более тяжелых случаях нервная ткань спинного мозга выпирает из-под кожи по средней линии спины новорожденного. В этих случаях спинной мозг становится подверженным инфекциям, а кроме того, это угрожает серьезными нарушениями работы нервной системы. Даже если удастся хирургическим путем закрыть этот дефект, дело может кончиться параличом нижних конечностей.
Одним из факторов риска развития расщепленного позвоночника является дефицит фолиевой кислоты в пищевом рационе матери. Фолиевая кислота – это незаменимый витамин, играющий важную роль в синтезе ДНК, а кроме того, он очень важен для правильного развития и формирования нервной трубки эмбриона. Наш организм не способен самостоятельно синтезировать фолиевую кислоту, и поэтому мы должны получать ее с пищей. Фолиевая кислота содержится в зелени (собственно, название кислоты происходит от латинского слова folium, что и означает «лист»), а кроме того, в горохе, фасоли, яичном желтке и семечках подсолнуха. В странах, где женщинам рекомендуют регулярно принимать фолиевую кислоту, частота расщепленного позвоночника и других врожденных дефектов нервной трубки значительно снизилась. Фолиевую кислоту добавляют также в хлеб и другие блюда из злаков. Проведенные исследования показывают, что с тех пор, как в злаковые блюда и хлеб в 1998 году начали добавлять фолиевую кислоту, частота расщепленного позвоночника в США сократилась вдвое. Действительно, было установлено, что в 70 % случаев такие врожденные дефекты можно предотвратить регулярным приемом фолиевой кислоты во время беременности. Именно поэтому очень важно для всех будущих мам – а на самом деле и для всех женщин, надеющихся забеременеть, – принимать фолиевую кислоту наряду со сбалансированным питанием.
Несмотря на то что все позвонки, в принципе, имеют одинаковый план строения, между ними имеются существенные различия в его деталях. Конкретное строение и вид каждого позвонка в позвоночном столбе определяется на очень ранних стадиях эмбрионального развития. Гены Hox включаются в клетках, расположенных вдоль продольной оси тела эмбриона, до того как начинается образование сомитов. Набор Hox-генов, включенных в каждом сегменте, диктует кости, развивающейся из склеротома (зачатка скелета), позвонком какого типа она должна стать: шейным, грудным (с суставными поверхностями для сочленения с ребрами), поясничным, крестцовым (с поверхностями сочленения с тазовыми костями) или копчиковым.
Анатомия позвоночника и спинного мозга
Есть признаки, характерные для всех без исключения позвонков, но есть и отличительные признаки, характерные для позвонков определенных отделов позвоночника (например, шейного или поясничного), а также признаки, отличающие друг от друга индивидуальные позвонки внутри каждого отдела. Строение каждого позвонка определяется двумя его главными функциями: поддержанием веса тела (позвонок должен выдерживать вертикальную нагрузку) и защитой спинного мозга. Опорная часть позвонка – это его тело, а позади тела находится дуга, охватывающая спинной мозг. Из дуг, по окружности позвонка, наружу выступают отростки, которые служат рычагами для прикрепленных к ним мышц. Сзади от находящихся друг над другом тел позвонков располагаются дуги, образующие пластинчатый, прерывистый костный канал, который и прикрывает от повреждений спинной мозг. Очень трудно просунуть что-либо между дугами двух соседних позвонков, но именно это делает анестезиолог, выполняя эпидуральную анестезию.
В положении лежа на боку в эмбриональной позе (свернувшись калачиком) или в позе спящего кучера (сидя и сильно наклонившись вперед) промежутки между дугами увеличиваются. Не сказать, что промежутки становятся очень широкими, но ввести иглу между дугами теперь возможно.
Оболочка спинного мозга не отличается от оболочки головного мозга и тоже состоит из трех слоев, начиная с мягкой мозговой оболочки, которая тесно прилежит к ткани спинного мозга; за ней следует паутинная оболочка (она действительно напоминает своим видом паутину); наружный слой представлен твердой мозговой оболочкой (dura mater). Пространство между твердой мозговой оболочкой и костными дугами позвонков заполнено жиром и многочисленными венами. Это пространство называется эпидуральным, то есть лежащим над твердой мозговой оболочкой. Именно в эпидуральное пространство анестезиолог вводит кончик иглы шприца с местным анестетиком. Анестетик, введенный в эпидуральное пространство, оказывает воздействие на спинномозговые нервы, выходящие из спинного мозга. Спинной мозг, так же как и головной, плавает в спинномозговой жидкости, которая занимает пространство, расположенное под паутинной оболочкой. При проведении спинномозговой анестезии иглу проводят дальше, именно в эту область, прокалывая твердую и паутинную оболочки, чтобы анестезировать сам спинной мозг. В это же пространство иглу надо ввести, если необходимо взять для анализа спинномозговую жидкость. В просторечии эту манипуляцию, которая осуществляется ниже окончания спинного мозга, называют поясничным проколом, а на медицинском языке – спинномозговой пункцией. У новорожденного спинной мозг достигает почти такой же длины, что и позвоночник, в котором он находится, но затем позвоночник растет быстрее, чем спинной мозг, который, суживаясь к концу, прекращает свой рост и останавливается на уровне промежутка между первым и вторым поясничными позвонками. Ниже конца спинного мозга находится «мешок», стенки которого состоят из твердой и паутинной мозговых оболочек. Мешок содержит корешки поясничных и крестцовых спинномозговых нервов. К счастью, при проведении спинномозговой пункции игла, вводимая в поясничную цистерну, не повреждает их, а просто сдвигает в сторону.
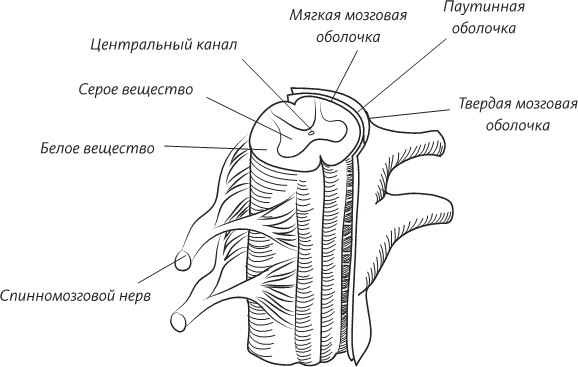
Слои мозговых оболочек, окружающих спинной мозг
Можно сказать, что все позвонки представляют собой «вариации на одну и ту же тему», так как каждый из них состоит из тела, дуги и нескольких отростков, но, несмотря на это, каждый позвонок отличается от других. Когда я в лаборатории рассматриваю скелет, извлеченный из земли в ходе археологических раскопок, то первое, что я делаю, – это раскладываю кости в определенном порядке на длинном столе. Начинаю я обычно с костей осевого скелета, то есть с черепа и позвонков. Разобраться с черепом относительно просто (если он не разбит на мелкие фрагменты), но разложить в надлежащем порядке тридцать три позвонка тоже намного проще, чем это можно себе представить. Для начала надо помнить, что тела позвонков становятся все более массивными при продвижении по позвоночнику сверху вниз, потому что каждый нижележащий позвонок должен выдерживать большую нагрузку, чем вышележащий. Однако помимо этого сильно отличаются друг от друга позвонки разных отделов позвоночника – шейного, грудного, поясничного, крестцового и копчикового.