ЭГДС – эзофагогастродуоденоскопия
CMV – цитомегаловирус
EA – ранний антиген
EBNA – ядерный антиген
FAS – шкала оценки усталости (Fatigue Assessment Scale)
HBV – вирус гепатита B
HCV – вирус гепатита С
HHV – герпес вирус человека
HSV – вирус простого герпеса 1, 2-го типов
Ig – иммуноглобулин
MCV – средний объем эритроцитов
mMRC – шкала выраженности одышки (modified Medical Research Council)
SpO2 – сатурация кислородом артериальной крови
VCA – вирусный капсидный антиген
Вместо предисловия: пациент с лимфаденопатией на амбулаторном приеме у терапевта
Больной Р, 27 лет, 31.05.2022 г. поступил в многопрофильный стационар г. Москвы по каналу СМП с жалобами на повышение температуры тела до 37,5 °С, малопродуктивный кашель, одышку при небольшой физической нагрузке, выраженную слабость.
Anamnesis morbi: Настоящее ухудшение в течение месяца, когда отметил появление субфебрильной температуры, постепенное нарастание одышки и прогрессирование слабости. В последнее время резко сократилась производительность труда: не мог выполнять свою привычную работу в полном объеме. С 24.05.2022 г. – стойкое повышение температуры тела до 38,5 °С, нарастание одышки. К врачам не обращался. При повышении температуры тела самостоятельно принимал парацетамол 500 мг с кратковременным эффектом. Накануне госпитализации обратился в поликлинику. Амбулаторно была выполнена флюорография (ФГ) легких, дано заключение: рентгенологическая картина может соответствовать пневмонии, в том числе вирусной, в том числе COVID. Выпот в правой плевральной полости. Бригадой СМП доставлен в приемное отделение многопрофильного стационара с подозрением на коронавирусную инфекцию.
Anamnesis vitae: Работает дизайнером. Проживает в Москве в отдельной квартире. Туберкулез отрицает, контактов с больными туберкулезом в семье нет. Предыдущая ФГ – около двух лет назад, патологии выявлено не было. В течение многих лет – хронический средний отит слева. Перенесенные операции: тимпанопластика 2013 г. Вредных привычек в настоящее время нет. Бывший курильщик (не курит последние 4 года, до этого курил в течение 10 лет по 20 сигарет в сутки). Вакцинировался от COVID-19 6 месяцев назад.
Состояние при поступлении средней степени тяжести, сознание ясное. Кожные покровы умеренной бледности. Пониженного питания. Отеки отсутствуют. Температура тела 38,0 °С. При осмотре выявлено увеличение подмышечных и паховых лимфоузлов, безболезненных при пальпации, не спаянных между собой и с окружающими тканями. Паховые лимфоузлы крупнее, с максимальным размером 3 × 1 см, кожа над ними не изменена. При прицельном опросе выяснено, что увеличение лимфоузлов появилось месяц назад, в дебюте заболевания, но пациента это не беспокоило, к врачам не обращался. ЧДД 20/мин. Ритм дыхания регулярный. SpO2 – 98 % на атмосферном воздухе. При осмотре обращало на себя внимание отставание при дыхании правой половины грудной клетки. При перкуссии справа – притупление перкуторного звука ниже угла лопатки. АД 125/88 мм рт. ст.; ЧСС: 98 уд/мин. Тоны сердца приглушены, ритмичны. Живот при пальпации мягкий, безболезненный. Печень не увеличена, селезенка не пальпируется. Мочеиспускание не нарушено, безболезненное.
ЭКГ: Синусовая тахикардия с ЧСС 119. S до V6.
Клинический диагноз при поступлении:
Основной: U07.1 Коронавирусная инфекция, вызванная вирусом COVID-19, вирус идентифицирован (подтвержден лабораторным тестированием независимо от тяжести клинических признаков или симптомов). Антиген на COVID-19 положительный от 31.05.2022 г., среднетяжелое течение.
Осложнение: J12.9 Двусторонняя полисегментарная вирусная пневмония? ДН – 1.
Сопутствующие заболевания: H65.9 Хронический средний отит слева.
При обследовании
Анализ крови от 31.05.22: гемоглобин – 127 г/л, лейкоциты – 6×109/л, тромбоциты – 251×109/л, обращало на себя внимание повышение СРБ до 21,6 мг/л, остальные показатели в норме.
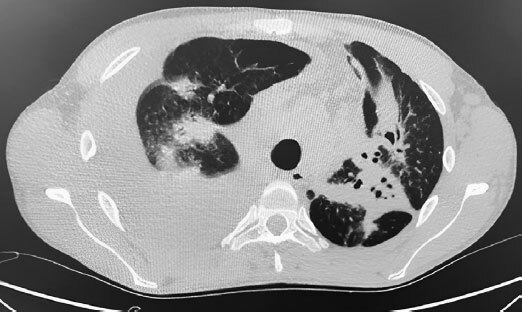
Рис. 1. КТ органов грудной полости (ОГП) от 31.05.2022 г.
Рис. 2. КТ ОГП с внутривенным болюсным контрастированием от 01.06.2022 г.
Инструментальные исследования:
КТ органов грудной полости (ОГП) от 31.05.2022 г.: Трахея и крупные бронхи прослеживаются на всем протяжении, не изменены. Определяются двусторонние массивные инфильтраты в паренхиме обоих легких. Полость деструкции в S9 левого легкого диаметром до 4 мм. Сердце в размерах не увеличено, ширина магистральных сосудов в пределах нормальных значений. Определяются множественные увеличенные лимфатические узлы средостения: паратрахеальные до 17 мм, аортальные до 14 мм, бифуркационные сливаются в конгломерат до 60 × 32 мм.
Заключение: Двусторонние массивные инфильтраты в паренхиме обоих легких. Бронхиолит. Правосторонний плевральный выпот (1600–1800 мл). Смещение средостения влево. Лимфаденопатия средостения, увеличение аксиллярных, субпекторальных ЛУ. КТ-картину следует дифференцировать между двусторонней полисегментарной пневмонией, интерстициальным заболеванием легких и системным заболеванием.
31.05.2022 г. выполнено УЗИ плевральных полостей: в правой плевральной полости определяется значительное количество жидкости с ориентировочным объемом около 1600 мл, расхождение листков плевры до 75 мм. В левой плевральной полости жидкость не определяется.
01.06.22 г. проведена пункция правой плевральной полости, эвакуировано 1200 мл жидкости соломенного цвета.
01.06.2022 г. КТ ОГП с внутривенным болюсным контрастированием (контроль после пункции): по сравнению с результатами предыдущего КТ-исследования уменьшилось количество жидкости в правой плевральной полости (около 1300 мл). Корни легких расширены из-за множественных увеличенных лимфоузлов в них. Полисегментарно в паренхиме обоих легких сохраняются множественные массивные перибронхиальные участки консолидации с воздушной бронхографией. Визуализируются полости в S3 левого легкого – до 9 мм, в S9 – до 4 мм.
Заключение: уменьшилось количество жидкости в правой плевральной полости. Сохраняются признаки бронхиолита и перибронхиальной инфильтрации, мелкие полости в левом легком (буллы?). Распространенная лимфаденопатия может быть проявлением саркоидоза или лимфопролиферативного процесса.
Для уточнения диагноза 01.06.2022 г. была выполнена бронхоскопия. В процессе исследования выявлено умеренное сужение устьев бронхов в области верхней доли правого легкого, слизистая там рыхлая, отечная, воспалительно-инфильтрированная. Из верхней доли правого легкого взяты промывные воды на цитологическое исследование, БАЛ, КУМ, также из вышеописанной области выполнена браш-биопсия. В просвете бронхов с обеих сторон незначительное количество слизистого содержимого. Аспирация содержимого.
Заключение: Эндоскопические признаки правостороннего верхнедолевого очагового катарального эндобронхита 1 ст. Бронхоальвеолярный лаваж, цитологическое исследование, КУМ, брашбиопсия.
По результатам цитологического исследования: гиперплазия мезотелия, часть клеток с реактивными изменениями, выраженная лимфоидная инфильтрация. Клетки с признаками атипии и микобактерии не обнаружены.
Клинический анализ плеврального пунктата от 01.06.2022 г.:
Мутная, желтая выпотная жидкость, 10–15 эритроцитов в п/зрения, 100 лейкоцитов.
В мокроте микобактерии не обнаружены.
Посев на микрофлору с определением чувствительности к антибактериальным препаратам от 03.06.2022 г.: роста микроорганизмов не обнаружено.
Таким образом, у больного выявлены следующие клинические синдромы:
• длительный субфебрилитет;
• правосторонний плевральный выпот;
• генерализованная лимфаденопатия (поражение аксиллярных, субпекторальных, медиастинальных, забрюшинных, паховых и других групп лимфатических узлов);
• поражение легких;
• похудение.
03.06.2022 г. для уточнения диагноза выполнена эксцизионная биопсия пахового лимфоузла справа.
На фоне проводимой противовирусной, противовоспалительной и антибактериальной терапии состояние и самочувствие пациента улучшились: уменьшилась одышка, кашель, однако сохранялся низкий субфебрилитет.
На 6-е сутки выписан под наблюдение терапевта по месту жительства.
Диагноз при выписке:
Основной: U07.1 Коронавирусная инфекция, вызванная вирусом COVID-19, вирус идентифицирован (антиген на COVID-19 положительный от 31.05.2022 г.), среднетяжелое течение.
Осложнение: J94.9 Правосторонний субтотальный плеврит, состояние после пункции плевральной полости справа 01.06.2022 г. Лимфаденопатия средостения. Лимфаденопатия паховых лимфоузлов. Эксцизионная биопсия пахового лимфоузла справа от 03.06.2022 г.
Сопутствующий: H65.9 Хронический средний отит слева. Хроническая левосторонняя кондуктивная тугоухость.
Пациенту даны рекомендации продолжить обследование в амбулаторных условиях после получения результатов биопсии лимфатического узла.
07.06.2022 г. получен результат морфологического исследования: в материале определяется ткань лимфатического узла, практически полностью замещенная эпителиоидно-клеточными гранулемами с четкими контурами, разделенными тонкими соединительнотканными прослойками с наличием в них гигантских многоядерных клеток. Некрозы в гранулемах отсутствуют. В гранулемах определяются также включения концентрических обызвествлений.
Заключение: Гистологическая картина гранулематозного лимфаденита. Клиническую дифференциальную диагностику следует проводить между туберкулезом и саркоидозом.