Заболевание может проявляться умеренной сухостью во рту или жаждой (до 3–5 л в сутки), повышенным аппетитом, учащенным мочеиспусканием (особенно в ночные часы), судорогами в нижних конечностях, повышенной утомляемостью. Эта клиническая симптоматика иногда сопровождается выраженной потерей массы тела, слабостью, зудом кожных покровов и слизистых (вагинальный зуд). Инфекционные заболевания нередко приобретают затяжной характер, вследствие снижения иммунитета. Отмечается также уменьшение либидо и потенции, снижается острота зрения. Причинами нарушений остроты зрения являются вызванное гипергликемией набухание хрусталика и слабость аккомодации. При выраженной декомпенсации заболевания, кожа, губы, язык становятся сухими, снижается тонус кожи и мышц. Первыми признаками сахарного диабета могут также быть прогрессирующий кариес, пародонтоз, воспаления десен (гингивиты). Трофические язвы голеней и стоп являются следствием тяжелых повреждений сосудов (ангиопатии) и нервов (нейропатии). Обычно они развиваются при длительном и плохо компенсированном сахарном диабете. Частым признаком заболевания является наличие различных кожных инфекций. Наиболее характерны гнойничковые заболевания кожи, панариций (гнойное воспаление пальцев рук и ног). Нередки различные грибковые поражения слизистых оболочек и ногтей.
При лабораторном обследовании выявляются повышенный уровень сахара в крови (гипергликемия), иногда и появление сахара в моче (глюкозурия). Известно, что если концентрация глюкозы в плазме крови не превышает 10 ммоль/л, то в мочу, глюкоза не попадает. А вот превышение этой концентрации становится причиной выделения глюкозы с мочой. Учащенное мочеиспускание, которое обычно сопровождает появление глюкозы в моче, является следствием изменения ее осмотических свойств. Сухость во рту и жажда связаны с обезвоживанием организма вследствие избыточного выделения жидкости через почки, а также с повышением содержания в крови глюкозы, мочевины, натрия. Необходимо также отметить, что при декомпенсированном сахарном диабете усиливаются процессы липолиза (распада собственной жировой ткани), что сопровождается потерей массы тела и появлением кетоновых тел в моче (кетонурия, ацетонурия). Запах ацетона, который можно уловить рядом с больным сахарным диабетом, считается одним из важных и опасных признаков заболевания.
Давайте рассмотрим наиболее часто встречающиеся поздние осложнения сахарного диабета. Перед этим необходимо отметить, что в настоящее время все механизмы, лежащие в основе развития поздних диабетических осложнений, к сожалению, не изучены. Однако точно известно, что они вызваны высоким уровнем глюкозы крови, а также что высокие значения гликированного гемоглобина и длительность сахарного диабета повышают их риск. Разные люди более или менее предрасположены к развитию этих осложнений, но точно еще не известны причины этих различий. Самое важно положение заключается в том, что чем лучше показатели углеводного обмена, тем меньше у человека вероятность получить осложнения сахарного диабета в последующие годы.
Поражение нервной системы – диабетическая полинейропатия
Диабетическая полинейропатия (повреждение периферических нервных стволов) самая частая форма диабетической нейропатии. Нейропатия – понятие более широкое, включающее в себя признаки поражения всех нервных тканей. Поражение периферических нервных стволов при диабете связано, в первую очередь, с повреждением мелких сосудов, что подтверждается наличием взаимосвязи между толщиной базальной мембраны этих сосудов и плотностью нервных волокон в периферическом нерве при сахарном диабете. Не меньшее значение имеют и нарушения обмена веществ, так называемая метаболическая причина. Хорошо известно, что высокая концентрация глюкозы в плазме крови приводит к соединению молекулы глюкозы с белками (гликирование). В результате страдает функция многих ферментов (все они являются пептидами – белками), ответственных за синтез веществ, составляющих структуру нервных волокон. При диабетической полинейропатии, в частности, страдает синтез миелина – вещества, из которого формируется оболочка нервного ствола.
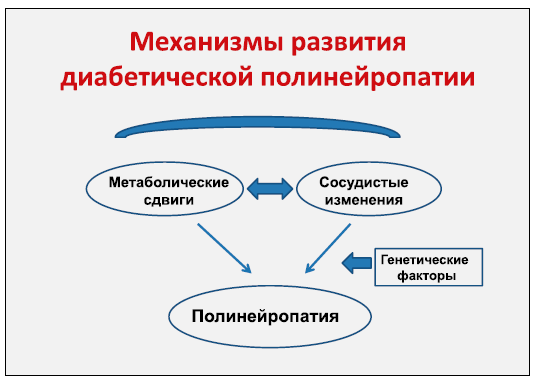
Таким образом, два механизма, сосудистый и метаболический, приводят к развитию полинейропатии у больных сахарным диабетом.
Метаболические нарушения при диабете многообразны и не исчерпываются нарушением синтеза миелина. Интересна теория активация полиолового пути, ведущего к повышению синтеза сорбитола из глюкозы под действием фермента альдозоредуктазы. Далее под действием сорбитолдегидрогеназы из сорбитола образуется фруктоза. В норме только 1–2% глюкозы превращается в сорбитол, а в условиях гипергликемии этот переход увеличивается в 7-10 раз. Данные литературы свидетельствуют, что активизация полиолового пути влияет на внутриклеточное образование окиси азота (N0) – вещества, играющего важнейшую роль в регуляции сосудистых реакций. При уменьшении концентрации данного высокоактивного радикала снижается кровоснабжение нервной ткани, тем самым, приводя к замедлению скорости проведения возбуждения по нервному волокну. Вполне понятным, с учетом сосудистых и обменных нарушений, становится участие в патологических процессах всех нервных тканей, в том числе головного и спинного мозга. Диабетическая энцефалопатия (системное повреждение головного мозга) так же тесно сопутствует сахарному диабету, как и диабетическая полинейропатия.
Важно отметить, что повреждения мелких сосудов с картиной микроциркуляторных расстройств – неотъемлемое свойство сахарного диабета. Основная роль повреждающего фактора при микроциркуляторных нарушениях отводится увеличению образования конечных продуктов гликирования (соединения глюкозы с белками), которое приводит к нарушению структуры базальной мембраны капилляров. Одновременно, при диабете в больших количествах образуются липопротеиды низкой плотности (ЛГТНП), которые накапливаются в сосудистой стенке. Под влиянием перекисного окисления липидов, образуются свободные радикалы, которые обладают деструктивным действием в отношении внутренней оболочки артерий (эндотелия), а также уменьшают синтез простациклина, обладающего сосудорасширяющими свойствами и являющегося физиологическим ингибитором агрегации тромбоцитов. Этот сложный каскад обменных нарушений объясняет раннее развитие атеросклероза у больных сахарным диабетом.
В результате, более 50 % людей с сахарным диабетом страдают диабетической полинейропатией, проявления которой зависят от типа заболевания, продолжительности периодов выраженной гипергликемии и многих других особенностей течения диабета.
Клинически диабетическая полинейропатия проявляется снижением чувствительности в дистальных отделах ног и рук, снижением ахилловых и коленных рефлексов, появлением слабости мышц. Снижение чувствительности может сопровождаться онемением или покалыванием. Самые длинные нервы наиболее уязвимы, поэтому симптомы сначала возникают в стопах, пальцах или голенях. Позже может произойти общая потеря чувствительности, которая начинается от кончиков пальцев ног и распространяется вверх. Боль, вызванная поражением нервов, может чувствоваться даже в руках и плечах. Проявлением нейропатии могут также быть и трофические нарушения – сухость и истончение кожи, плохое заживление небольших ран, появление «сосудистой сеточки» в области стоп, что свидетельствует о снижении кровотока в маленьких кожных капиллярах. Сосудистые нарушения становятся причиной развития язвы стопы с возможной последующей ампутацией конечности (диабетическая стопа). Важно отметить, что по данным ряда исследований, от 50 до 70 % от общего количества всех выполненных ампутаций нижних конечностей приходится на долю больных сахарным диабетом.
Эпидемиологические исследования свидетельствуют, что распространенность диабетической нейропатии незначительна в период обнаружения сахарного диабета и существенно нарастает по мере увеличения длительности и тяжести заболевания.